循環器内科
前羽クリニックの循環器内科では、循環器疾患の関与が考えられる症状のある患者様や、健康診断などで数値の異常を指摘された患者様の確定診断・治療と、既に診断が確定している循環器疾患(心臓疾患、心臓血管疾患)の治療・管理を行っています。
循環器疾患の関与が考えられる症状・検査異常
よくみられる循環器疾患
循環器疾患が問題となることのある状況
循環器疾患の関与が考えられる症状・検査異常
息切れ・呼吸困難感
息切れ・呼吸困難感は呼吸に伴う主観的な感覚のことで原因疾患は多岐に渡ります。
まずは、頻度が多く、命にかかわる可能性のある呼吸器系疾患と心血管系疾患の精査を行う必要があり、これらの疾患による可能性が低いと判断した場合は、次に貧血、神経筋疾患、肥満、身体機能の低下などの可能性を考えていきます。呼吸困難感の原因疾患を複数合併していることもあるため、呼吸困難感を説明しうる原因疾患が1つ見つかったからといって安心して精査を終了するのではなく、可能性のある疾患は全て探索、評価する必要があります。例えば、心不全患者の30%に慢性閉塞性肺疾患が隠れているとの報告もあります。
病歴聴取は重要であり、呼吸困難感が出現するタイミング、重症度、誘因などの情報は、原因疾患を同定する上で有用な情報となります。また、アレルゲン(アレルギーを誘発する物質)、冷気の吸入、タバコなどの暴露が関係あるのか、どのような薬が呼吸困難感の症状を和らげてくれるのかなども大切な情報です。
呼吸困難感は急性発症と慢性発症に分類する方法もあります。数分から数時間で突然に発症する急性呼吸困難感は、命にかかわる重篤な疾患が原因となっている可能性があり、迅速な評価と治療が必要となります。4週間以上持続している慢性呼吸困難感は、気管支喘息や慢性閉塞性肺疾患、間質性肺疾患、心筋症、肥満や長期臥床などによる身体機能低下が多くを占めるといわれています。
- 当院での検査
- 当院では、個々の患者様の病態に応じて、下記のスクリーニング検査を使い分け、急性、慢性呼吸困難感の原因疾患の鑑別を行っています。
-
- 呼吸機能検査(気管支拡張剤投与前後評価):気管支喘息や肺気腫のチェック
- 経皮的動脈血酸素飽和度:低酸素血症のチェック
- 胸部レントゲン:心不全や肺疾患のチェック
- 心電図:心疾患のチェック
- 心臓超音波検査:心不全、心筋障害、心筋症、心臓弁膜症、肺高血圧のチェック
- 採血(BNP・NTproBNP測定):心不全のチェック
- 採血(ヘモグロビン・ヘマトクリット):貧血のチェック
- 採血(グルコース・BUN・CRTN・電解質・カルシウム):代謝性疾患のチェック
- 採血(甲状腺刺激ホルモン):甲状腺機能亢進のチェック
- これらのスクリーニングで異常所見がない場合、呼吸困難感は、疾患などの身体的な原因のみならず、精神的要因、社会的要因や環境などの様々な要因により出現する感覚であることを踏まえたうえで、慎重な経過観察を指示することもあります。一方で、胸部CT検査、右心カテーテル検査、負荷心エコー検査などの更なる精査が必要と判断した際には、速やかに高次医療施設に紹介させていただきます。
動悸・胸の違和感
動悸は、心臓が強く、早く、不正に打つような不快な感覚のこといいます。または、胸の震える感じ、ばたつく感じ、たたかれる感じと様々に表現されることもあり、外来受診理由で最も多い症状の一つに挙げられます。原因として鑑別すべき疾患は多く、良性疾患が多くを占めますが、時には生命を脅かすような不整脈が隠れていることもあるため注意が必要です。概ね心疾患由来が40%、精神疾患由来が30%、その他(薬物由来、甲状腺機能亢進、カフェイン摂取、喫煙、貧血、肥満)などが30%程度との報告があります。
心疾患由来の動悸について
不整脈や弁膜症、心筋症、心臓腫瘍など様々な心疾患により動悸が出現します。 不整脈では、上室性期外収縮、心室性期外収縮、心房細動、上室性頻拍、非持続性心室頻拍、持続性心室頻拍などが動悸を来し、良性のものから命にかかわるものまで様々です。動悸とともに、めまい、ふらつき、意識消失などの症状が出現する場合は、重篤な不整脈、心疾患由来の可能性がありますので、直ぐにしかるべき循環器施設を受診する必要があります。
心因性、精神疾患による動悸について
不安、パニック、身体化障害、うつ病などにより動悸が出現することもありますが、心疾患によって動悸が出現した結果、不安やパニックに陥ることもあり、動悸が原因であるのか結果であるのか鑑別が難しいことがあります。また、動悸の原因は1つとは限りませんので注意が必要です。いずれにしても、なんら検査することなしに、最初から不安やパニックなどの心因性による動悸と決めつけることは避けなければなりません。
- 当院における動悸に対するスクリーニング検査
-
- 採血検査:貧血や甲状腺機能亢進症の検査を行います
- 12誘導心電図:特殊な波形により、上室性頻拍や心室頻拍の存在が示唆されることもあります。また、不整脈を来しやすい肥大型心筋症などの心筋症が存在する可能性を疑うこともできます。
- 胸部レントゲン:心疾患のスクリーニングに加え、息切れ・呼吸困難感を動悸・胸の違和感と表現されている場合もあるため、肺疾患のスクリーニングも必要となります。
- 心臓超音波検査:弁膜症や心筋症、陳旧性心筋梗塞などの器質的心疾患の精査を行うことにより、直接動悸の原因となっている器質的心疾患を同定することができます。または、上質性不整脈、心室性不整脈を来しやすい疾患、状態をある程度評価することが可能です。
- 24時間ホルター心電図:症状が毎日出現するような場合には、実際の不整脈波形が記録されるため、有用な検査となりますが、一方で動悸の頻度が少ない場合は有用性が下がります。
下記の(1)~(4)に当てはまる患者様は危険な不整脈が隠れている可能性があるため、埋め込み型ループレコーダーや電気生理学検査の適応となる場合があります。精査が必要と判断した際には、検査可能な高次医療施設に紹介させていただきます。必要と判断した際には、検査可能な高次医療施設に紹介させていただきます。
- 動悸症状とともに、ふらつき、意識消失などの症状がある場合
- 心筋梗塞による梗塞後心筋が広い範囲に認められる場合
- 重度の弁膜症、心筋症などの器質的心疾患がある場合
- 動悸スクリーニング検査で異常がなく、その旨の説明を受けているにもかかわらず、症状が強く不安の残る場合
胸の痛み・圧迫感
胸痛の原因疾患は、命にかかわる疾患から比較的良性な疾患まで様々であり、外来通院患者様の原因疾患の多くは、筋骨格系疾患、逆流性食道炎などの胃腸管疾患が多くを占めると言われています。その中で頻度は多くないものの、命にかかわる虚血性心疾患(狭心症、心筋梗塞)、大動脈解離、肺塞栓、緊張性気胸、食道破裂などの疾患をいかに見逃さないようにするかが大切であり、我々医療に携わる者の責務となっています。
- 当院での検査
-
当院では12誘導心電図、ホルター心電図、胸部レントゲン、心臓超音波検査、採血(トロポニンキット)などの検査を行い、胸痛の原因検索を行います。しかしながら、狭心症や大動脈解離などの疾患は、これらの検査が異常を示さないことも多々あります。その際には、患者様の症状の訴えに基づき更なる精査(冠動脈造影CT、心臓核医学検査、冠動脈造影検査、造影CT検査など)を行うか判断する必要があり、その判断を行うにはかなりの経験が必要となります。更なる精査が必要と判断した場合は、しかるべき高次医療施設に紹介させていただきますのでご安心ください。
また胸痛の出現とともに、血圧低下、脈拍上昇、酸素濃度低下などバイタルサインが異常である場合は、可及的速やかな緊急対応が必要ですので、その際には、緊急対応が可能な施設に搬送が必要となることもあります。
逆流性食道炎などの腸管系疾患による胸痛コントロールが困難な場合は、上部消化管内視鏡検査が必要となりますので、その際は、近隣の検査可能な施設で検査を段取りさせていただきます。
胸痛原因疾患の鑑別を行う上で、必要な胸痛の情報
- 胸痛の性状
呼吸に伴う症状の増減、姿勢の関与、鋭い痛みか鈍い痛みか、裂けるような痛みか、動悸を伴うのか、押して痛むような圧痛があるか、以前に診断がついている病気の症状と似ているのか似ていないのか - 胸痛の部位
一点をさすような限局性の胸痛なのか、どこが痛いのか限定するのが困難なびまん性胸痛なのか - 放散痛の有無
胸痛以外に、頸部、喉、下あご、歯、上腕、肩などへの広がる痛みがるかどうか - 胸痛出現のタイミング
何時何分何秒まではっきりわかるような突然発症なのか、いつの間に痛くなっていたような感じなのか - 胸痛増悪因子
運動、食事、寒冷、感情的ストレスなどで症状の増悪があるか - 胸痛軽減因子
安静、食事、制酸剤、ニトログリセリン製剤などで症状は軽減するか - 胸痛以外の関連症状
意識消失、息切れ、胸やけ、嚥下困難、嘔気、嘔吐、発熱、体重減少などの症状があるか
胸痛を来しうる疾患
- 心血管系
虚血性心疾患、大動脈解離、心膜炎、タコつぼ型心筋症(ストレス心筋障害)、心臓弁膜症、心不全など - 呼吸器系
肺塞栓、気胸、肺炎、胸膜炎、肺がん、喘息、肺気腫など - 腸管系
逆流性食道炎、食道穿孔、食道破裂など - 筋骨格系
筋骨格性胸痛症候群、リウマチ性疾患、肋骨骨折、外傷性胸痛など - 精神疾患系
パニック発作、うつ病など - 皮膚疾患系
ヘルペス帯状疱疹など
体のむくみ
むくみ(浮腫)は、間質という血管の外にある組織の体液が増えることによって生じる見た目にも明らかな腫れの事を言います。むくみは、静水圧(血管内の体液の圧力)が上がるか、低アルブミン血症に代表される膠質浸透圧(水を血管内に保とうとする力)が低下するか、血管透過性(血管と血管外の物質の出入りのしやすさ)が亢進するかのいずれか、もしくはその組み合わせにより発症します。
- むくみの原因
- 原因検索を行うには、下記の病態を頭に浮かべながら、むくみが片側であるのか、両側であるのか、両側であれば対称性であるのか、非対称性であるのか、慢性のむくみなのか、急性のむくみなのかを踏まえて、検査を行っていきます。
例えば、片足だけが痛みを伴って突然むくんで来たのであれば、まず初めに深部静脈血栓症から鑑別を行う必要がありますし、いつからむくんでいるかわからなような左右対称性の足のむくみであれば、低アルブミン血症や腎機能障害、肝障害、甲状腺機能低下などを念頭におきながら検査を行います。
むくみと共に、息切れや呼吸困難感が出現する場合、喘鳴を聴取する場合は、心不全、腎不全などの命にかかわる疾患が原因となっている可能性がありますので、むくみ以外に胸部症状がある場合は、なるべく早く病院を受診する心掛けが必要です。
むくみは、実際は、ほとんど治療を必要としないような、加齢に伴う静脈やリンパ管流障害による末梢性浮腫が原因である場合が多いです。
しかしながら、何らかの検査や評価を行わずにそうと決めつけてしまうと、いのちにかかわるような重篤な原因疾患を見逃してしまうことになるため、注意が必要です。 - 病態別原因疾患
-
- 静水圧が上昇する浮腫:心不全、腎機能障害、妊娠、肝硬変、静脈血栓症、薬剤性など
- 膠質浸透圧低下(低アルブミン血症)による浮腫:ネフローゼ症候群、肝障害、低栄養など
- 血管透過性亢進による浮腫:やけど、感染などの炎症疾患、アレルギー反応など
- 当院で行うむくみの評価・検査
-
- 病歴聴取:投与薬剤によるむくみの評価
- レントゲン、心電図、心臓超音波検査:心疾患、心不全によるむくみの評価
- 採血検査:ネフローゼを含む腎障害、肝障害、低アルブミン血症、甲状腺機能低下、炎症性疾患によるむくみの評価
- 検尿検査:タンパク尿に伴うむくみの評価
- 下肢静脈超音波検査:深部静脈血栓症によるむくみの評価
歩行時の足の痛み
正確な動脈の触診と下肢動脈脈波を組み合わせることが必要となります。下肢動脈造影などの画像評価が必要と判断された場合は、高次医療施設に紹介致します。
ふらつき、失神発作
ふらつき、失神発作(一過性意識消失)は、急性及び可逆的な脳への血流の低下により出現する臨床症状で、多くは一時的な血圧低下に起因します。比較的短時間(8~10秒程度)で自然に意識が完全に戻ることがほとんどです。 失神の原因は多数ありますが、大きく分けて反射性失神、起立性低血圧、心原生失神(不整脈による失神、器質的心疾患による失神)に分類されます。
原因疾患で最も多いものは、反射性失神であり、特に治療を必要としない良性の病態です。一方で、頻度は少ないながらも、心原生失神の場合は、命にかかわることがありますので、決して見逃してはなりません。反射性失神は、前駆症状として、頭がふらふらする感じ、体が温かい感じ・冷たい感じ、発汗、動悸、吐き気、腹部不快感、耳鳴り、顔面蒼白などの症状が、出現することがありますが、心原生失神は、前駆症状を伴わず、突然発症であることが多いのが特徴です。 運動中や横になっているときにも生じる失神、自動車事故を伴うような運転中の失神、重篤な怪我を伴うような失神などの場合は、心原生失神の可能性が高いため、必ず原因となる心疾患がないか検索を行う必要があります。また、原因疾患は一つとは限らず、複数あることもありますので、注意が必要となります。
一方で、薬剤により失神を来たしたり、失神を来しやすい状態になることがあるため、失神で診察を希望される方は必ずお薬手帳を持参ください。利尿剤を投与されている場合は脱水や電解質異常による失神、ふらつき、降圧剤を内服されている方は、過度の降圧による失神、ふらつきを来すこともあります。また、薬剤によっては、心電図異常を介して不整脈由来の失神を来すような副作用を有するものもあります。
典型的な失神とは異なりますが、一過性意識障害を来す疾患として、非失神(けいれん発作、睡眠障害、精神疾患)を鑑別する必要があります。非失神は、典型的な失神と比較して、意識を消失している時間が長かったり、1日で何度も症状を繰り返すなどの特徴がありますが、これだけで確定はできませんので、注意が必要です。
- 当院で行う失神検査
-
- 12誘導心電図:虚血性心疾患、房室ブロック、3-5秒以上の心停止、WPW症候群、不整脈原生右室心筋症、QT延長症候群、ブルガダ症候群などの疾患・不整脈の精査
- ホルター心電図:房室ブロック、心停止などの徐脈性不整脈、上室性頻拍、心室性頻拍などの頻脈性不整脈の精査
- 胸部レントゲン:うっ血性心不全の精査、心疾患スクリーニング
- 心臓超音波検査:一過性に血圧の低下を来しうる虚血性心疾患、大動脈解離、うっ血性心不全、大動脈弁狭窄、僧帽弁狭窄、左室流出路狭窄を伴う肥大型心筋症などの心疾患の精査、不整脈を来しうる心サルコイドーシス、心アミロイドーシス、不整脈原生右室心筋症などの心疾患の精査、肺塞栓症、肺高血圧などの精査
- 採血検査:電解質異常や内分泌・代謝疾患などの精査
更なる精査として、埋め込み型ループレコーダー、電気整理検査、脳波検査、頭部CT検査、ヘッドアップチルトテストなどがありますが、これらが必要と判断された場合には、検査可能な高次医療施設に紹介させていただきます。
倦怠感・体のだるさ
原因疾患は多数に上りますが、診断のついていない心不全(低心機能)や弁膜症が、心臓超音波検査により見つかることがあるため、一度は心臓超音波検査を受けられることをお薦めします。
血圧低下
もともと体質的に血圧が低く、症状がなにもない場合は特に問題はありませんが、もともと血圧は低くないのに、急に低下した、だんだん下がってきている、倦怠感などの症状を伴って下がっているなどの場合は精査が必要となります。

血圧は、心拍出量と末梢血管抵抗によって規定されているため、血圧が病的に低下している場合は、心拍出量が低下しているか、末梢血管抵抗が低下(血管が拡張)しているかのいずれかが原因となります。心拍出量の低下は、左心室、右心室の収縮の悪化、弁膜症、心膜による心筋拡張の障害、肺高血圧、心房細動のなどの調律の障害など様々な要因が関与します。まずは、心電図、レントゲン、心臓超音波検査を行い、個々の患者様において、どの要因がどれだけ関与しているかを評価することが必要となります。
末梢血管抵抗の低下は、感染症を始めとする炎症、アレルギー、交感神経の抑制や迷走神経反射の亢進によって血管が拡張することによって生じます。血圧が低下しているにもかかわらず、心拍出量が正常もしくは増加している場合には、これら感染症、アレルギー、自律神経の評価が必要となります。
心電図異常(健康診断)
健康診断の心電図では、様々な波形異常を指摘されることがあります。
P波異常、PR 間隔異常、QRS 幅異常、ST-T波異常、QT 間隔異常、低電位、高電位など様々で、これらの異常所見を指摘されても、どういう異常であるのかよくわからないため、不安を感じる事が多いと思います。
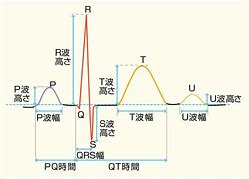
多くは、放っておいても問題がない軽微な心電図異常ですが、中には心電図異常をきっかけに、心肥大や心拡大、または、無症候性心筋虚血、心筋症、心膜炎、心筋炎、心臓弁膜症、心嚢水貯留(心臓の周りに体液が貯留する病態)、薬物血中濃度上昇(ジギタリス中毒)、電解質異常(高カリウム血症、高カルシウム血症)など様々な疾患、病態により心電図異常をきたしていることがあるため、精査を行う必要があります。最も簡便で有用である検査が心臓超音波検査ですが、当院では、随時検査を行っていますので、健康診断で心電図異常を指摘された際にはご相談いただければと思います。当院の精査により、冠動脈造影CT、心臓核医学検査、冠動脈造影検査などの更なる精査が必要と判断した場合には、高次医療機関に紹介させていただきます。
無症候性心筋虚血とは、高齢、糖尿病、腎機能障害などの患者様は胸痛などの胸の症状を感じることなく、知らない間に心筋を栄養する冠動脈の狭窄、閉塞を来し、狭心症や心筋梗塞を発症し、心臓の収縮が悪くなる病態です。
心電図異常をきっかけに、早期に無症候性心筋虚血を発見、治療すれば、心筋を救済し、心臓の収縮、更には生命予後までも改善させることが可能であるため、リスクのある患者様は、症状がなくても、定期的な心電図検査を行うことが大切となります。
心電図波形異常とは別に、健康診断の心電図において、偶発的に期外収縮や心房細動を指摘されたり、上室性頻拍の存在を示唆する特殊な波形(デルタ波)が見つかることもあります。これに関しては、不整脈(上室性頻拍、心房細動、期外収縮)の項目をご参照ください。
心血管レントゲン異常(健康診断)
レントゲンで心陰影の異常を指摘される場合は、たいていは心拡大です。心臓には右心房、左心房、右心室、左心室と4つの部屋がありますが、それぞれの部屋が単一で拡大することもありますし、同時に複数の部屋が拡大していることもあります。
心房、心室とも拡大しているということは、そこに何らかの負荷がかかっていたり、病気が隠れている可能性があるため、症状の有無にかかわらず、正確な評価や原因検索が必要です。そのため、胸部レントゲンで心拡大を疑われた際には、心臓超音波検査による精査が必要となります。
また、深呼吸が十分にできていなかったり、肥満などにより心臓が横方向に偏移している場合、実際、心拡大がなくても、拡大しているように見えることがあります。このような場合も、心臓超音波検査を行えば、実際の心拡大の有無をすぐに判定することができます。
胸部レントゲン検査で、時々、左室肥大を指摘されていることがありますが、おそらく肥大と拡大を混同しているものと思われます。左室肥大は、心臓の筋肉である心筋量が増加することにより、左室壁が肥厚する病態であり、心臓全体のシルエットしか評価できない胸部レントゲンでは、直接、左室肥大を疑う事はできません(左室肥大による圧力的な負荷によって拡大した左房の存在によって、間接的に左室肥大の存在を疑う事はあり得ます)。心拡大と心肥大は全く異なる病態であるため、正しく病名を使い分ける必要があります。
胸部レントゲン検査で、肺動脈の陰影が拡張している場合、肺高血圧を疑う必要があります。肺高血圧の次なる精査は、心臓超音波検査を行うことにより、肺動脈圧を推定することが必要です。詳しくは、肺高血圧症の項目を参照ください。
肺静脈が拡張している場合は、肺うっ血、つまり心不全を疑う必要があります。これに関しても、次の精査としては、まず、心臓超音波検査を行う必要があります。詳しくは、心不全の項目を参照ください。
心雑音(健康診断)
心雑音は、心臓の中で、何らかの原因により血流が乱流を起こした結果、聞こえる音の事を言います。
心雑音は収縮期雑音、拡張期雑音、連続性雑音に分類され、それぞれ疑う疾患が異なります。
- 収縮期雑音
僧帽弁逆流、大動脈弁狭窄、三尖弁逆流などの弁膜症、閉塞性肥大型心筋症、心室中隔欠損など - 拡張期雑音
大動脈弁逆流、肺動脈弁逆流、僧帽弁狭窄などの弁膜症、心房粘液種など - 連続性雑音
動脈管開存、動静脈シャントなど
心雑音は、収縮期・拡張期・連続性の評価以外にも、最もよく聴取される部位(最強点)、心雑音の程度(音量)、雑音の性状(音調)、持続時間、出現頻度、心音との関係などにより、原因となる疾患や病態を想定しながら評価しますが、どれだけ聴診に熟達していても、聴診という手法自体の限界により、聴診だけで心雑音の原因を確定することや治療方針を立てることは困難です。そのため、心雑音を指摘された場合は、必ず、一度は心臓超音波検査を受けることをお薦めします。無症候性の重度弁膜症が、健康診断の心雑音をきっかけに見つかることもありますので、自覚症状がないからと言って、心臓超音波検査を受けることなく、心雑音に病的な意義がないと勝手に自分で判断しないようにしてください。
当院では、随時、心臓超音波検査が可能となっています。実際に心臓超音波検査の画像を見ていただきながら、心雑音の原因が何であるかを説明させていただき、心雑音管理の方針(放置可能、定期的心臓超音波検査による経過観察、治療の導入、高次医療施設に紹介)を説明させていただきます。
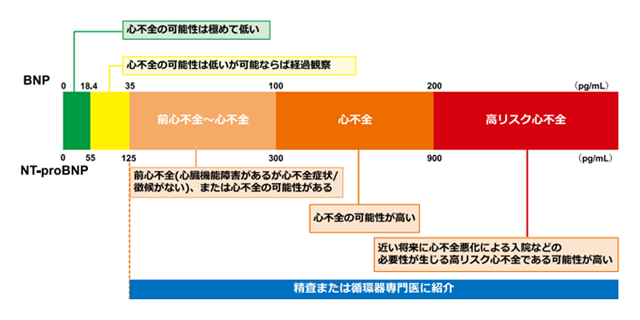
血中BNP/NT-proBNPについて

BNP/NT-proBNPは心臓の状態を反映するバイオマーカーで、正常の状態でも血圧や体内の水分を適切に保つために主に心室で生合成・分泌されていますが、心室にかかる壁応力(伸展ストレス)に応じて、速やかに生成・分泌が亢進するため、壁応力が増大する心不全では、その重症度に応じて血中濃度が増加します。
そのため、心不全の診断、重症度、予後予測のバイオマーカーとして心不全ガイドラインにおいて、その測定が推奨されています。
当院でも、動悸、息切れ、足のむくみなどの心不全を疑う患者様は必ずBNP/NT-proBNPの測定を行っていますが、症状のない方でも、血圧、血糖コントロールの悪い方や長期間高血圧・糖尿病治療をされている方は、心室にかかる壁応力(伸展ストレス)が増大し、心不全発症リスク状態となっている可能性は十分にあるため、積極的にBNP/NT-proBNP測定を行うようにしています。
一方で、BNP/NT-proBNPは、心室のみならず心房からも 10%ほど分泌されるため、心房細動などの不整脈でも軽度上昇することがあり、さらに心不全、不整脈、その他の心疾患がなくても、年齢、性別(女性)、腎機能障害などの影響で上昇することもあるため、注意が必要です。
下図のとおり日本心不全学会より「血中 BNPやNT-proBNPを用いた心不全診療に関するステートメント2023年改訂版」に注意すべきカットオフ値が記載されていますのでご参照ください。ちなみにBNP35pg/ml以上、NT-proBNP125pg/ml 以上になると前心不全、または心不全の可能性があるため、症状のあるなしにかかわらず循環器専門医の受診が必要とされています。当院ではBNP/NT-proBNPが上昇している患者様に対して積極的に心臓超音波検査を行い原因検索に努めておりますので、気軽にご相談ください。
日本心不全学会
循環器内科系の疾患
心不全
心不全とは病名ではなく、心筋梗塞や弁膜症などの何らかの心疾患によって、心臓のポンプとしての働き(全身に血液を送り出す働き)が弱ることにより、その結果として、息切れやむくみがおこり、だんだん悪くなるにつれて生命を縮める状態のことをいいます。
- 症状
 心不全には様々な症状があります。息切れ、動悸、疲労感、夜間呼吸困難感、下肢のむくみなどは代表的な心不全症状です。このような症状がある方は、既に心不全を発症されている可能性がありますので、当院へご相談ください。
心不全には様々な症状があります。息切れ、動悸、疲労感、夜間呼吸困難感、下肢のむくみなどは代表的な心不全症状です。このような症状がある方は、既に心不全を発症されている可能性がありますので、当院へご相談ください。
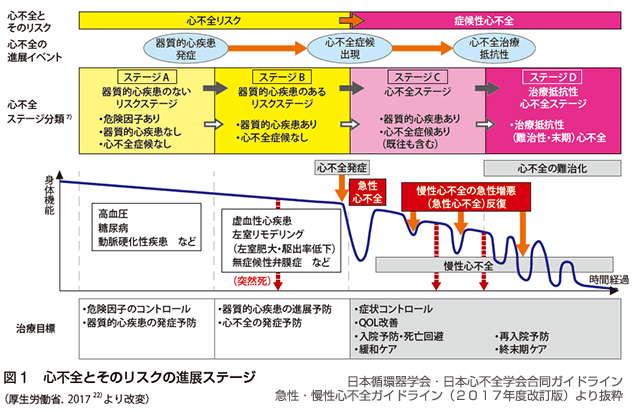
心不全とそのリスクの進展ステージについて
心不全の状態が進展するにつれて、ステージA~Dに分類されています。
個々の患者様がどのステージにあるかを評価し、とにかく早い段階で正しい介入を行い、少しでも心不全のステージが進まないよう管理することが必要となります。
ステージA
高血圧、糖尿病、動脈硬化疾患、腎機能障害、抗がん剤治療歴などのある方は、現在、症状がなくても、今後、心不全を発症するリスクがあります。そのため、何とか器質的心疾患のある状態(ステージB)に進展させないように適切に管理する必要があります。
ステージB
器質的心疾患と言われる左室肥大、心臓弁膜症、狭心症、心筋梗塞後などのある方は、心不全を発症するリスクがあるため、適宜、画像検査を行い、運動、食事療法に加えて、適切な薬物療法を行う必要があります。
今まで心疾患を指摘されていない方も、健診で心電図異常、レントゲンでの心拡大、採血検査でBNP高値などが見つかった場合は、器質的心疾患のあるステージBの状態である可能性があるため、必ず心臓超音波検査を受けるようにしてください。
ステージC
一度でも心不全症状があればこのステージになります。このステージの管理目標は、生活の質を下げないように症状を改善させること、なるべく心不全悪化による入院を回避すること、生命予後を改善(寿命を延ばすこと)させることにあります。心臓の機能や原因となった心疾患にもよりますが、薬物療法、手術、ペースメーカーなどの機械治療など治療選択肢が多数あります。まずは個々の患者様の病態を適切に評価し、それに基づいて、適切な治療法を選択する必要があります。
ステージD
必要と思われる治療を行っているにもかかわらず短期間で心不全入院を繰り返す治療抵抗性の心不全状態のことを表します。ステージCと同様に少しでも症状を改善させ、心不全入院にならないよう細目に管理を行いますが、場合によっては緩和ケアや終末期ケアが必要となります。
心不全治療について
心不全治療は、心不全の原因となる心臓疾患の如何にかかわらず、左心室の運動が比較的保たれている心不全(HFpEF)と高度に左室の運動が低下している心不全(HFrEF)に分類し、治療、管理を使い分ける必要があります。特に高度に左室の運動が低下している心不全患者様の場合は、生命予後を改善する薬物療法が確立されているため、禁忌がなければ確実に必要な薬剤を必要用量投与しなければなりません。左心室の運動が保たれている心不全患者様の場合は、至適な体液管理、血圧、脈拍管理に加え、心不全の誘因となっている併存疾患の管理を厳格に行う必要があります。
原因心疾患にもよりますが、ペースメーカー治療、冠動脈血行再建術、カテーテルアブレーションによる不整脈治療、弁膜症手術などにより、心不全の病態改善が期待できる場合もありますので、その際は治療可能な施設に紹介させていただきます。
当院での検査について
当院では、心不全の疑いのある初診患者様に対しては、心不全診断に必要な検査(心電図、胸部レントゲン、心臓ホルモン検査、心臓超音波検査)は全て来院当日に行わせていただきます(心臓ホルモン検査のみ外注検査になりますので、結果は後日になります)。必要に応じて、24時間ホルタ―心電図を追加したり、他院に冠動脈造影CT、心臓核医学検査、冠動脈造影検査を依頼することもあります。
既にかかりつけの患者様に関しては、個々の心不全ステージに応じて、必要な検査を適宜行っています。予約診療ではありませんので、症状の悪化がある際には随時来院の上、検査をさせていただき、早期診断、早期治療を心掛けています。
不整脈(徐脈性不整脈、上室性頻拍、心室性頻拍)
心臓は、心臓の右上にある洞結節で生じた電気が刺激伝導系を通ることにより、収縮します。普通、洞結節は1分間に50~70回くらい規則正しく電気を出し続けるため、刺激伝導系はそれに反応して、心臓は同じ数だけ収縮します。この刺激伝導系の機能障害によって生じた心臓を通る電気の乱れを総称して不整脈といいます。
- 症状
- 洞不全症候群や房室ブロックなどの徐脈性不整脈(脈拍が遅い不整脈)により、極端に心拍数が低下すると、疲労感、ふらつき・めまい、意識消失などの症状が出現することがあります。
心拍数が1分間で100回を超えているような頻脈性不整脈(脈拍が早い不整脈)の場合、上室性頻脈性不整脈、心室性頻拍性不整脈を考える必要があります。心臓が不整脈により必要以上に頻繁に収縮する場合には、血液を送り出す効率が下がり、疲労感や息苦しさ、めまい・ふらつきといった症状が現れることがあります。
- 診断
- 12誘導心電図により診断しますが、電気生理学検査による精査が必要な場合は、連携する高次医療施設に紹介させて頂きます。
- 治療
- 徐脈性不整脈の場合、脈拍低下の程度や症状によっては命に関わることもあるため、ペースメーカー治療が必要となるため、速やかに高次医療施設に紹介させて頂きます。
頻脈性不整脈の場合、薬物治療と高周波カテーテルアブレーション(心筋焼灼術)があります。薬物治療は、調律コントロールという不整脈の発作自体を抑える薬物治療と、心拍コントロールという脈拍を抑えて症状を軽減する方法があります。どちらを選択するかは患者様の状態によるため、まずはご相談下さい。カテーテルアブレーションが必要と判断された場合は、速やかに高次医療施設に紹介させていただきます。
不整脈(心房細動)
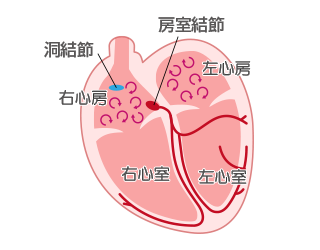
心臓には、心臓が規則正しく動き、効率良くポンプ機能を維持するために、刺激電動系という組織が存在します。そのきっかけとなる電気信号を規則正しい間隔で発生させるのが洞結節で、洞結節で発生した電気信号により心房が興奮し、それが房室結節という組織に一旦集められ、心室への電気信号として伝わり、その心室への電気信号に応じて心室が収縮します。心房細動は、この正規の刺激伝導系とは異なる心房起源で発生した電気信号によって、心房がとても速くかつ不規則に収縮するためにおこる不整脈です。心房で発生したこの不規則な電気信号の何割かが、不規則なまま房室結節を通って心室に伝わるため、最終的に心室も不規則な収縮をすることになります。
また、心房自体が不規則に収縮することにより、心房の構造物である左心耳という部位の血流がうっ滞することにより血栓(血の塊)を形成しやすくなります。その血栓は、剥がれて血流にのって流れて行き、全身血栓症(特に重篤な脳梗塞)を引き起こすことが問題となります。
心房細動の種類
- 発作性心房細動:普段は洞調律であり、発作が出現しても7日以内に停止するもの
- 持続性心房細動:普段は洞調律であるが、心房細動発作が出現すると7日間以上持続するもので、薬物や電気ショックを使用しないと心房細動が停止しないもの
- 永続性心房細動:常に心房細動調律であり、薬物や電気ショックを行っても心房細動がとまらないもの
心房細動の危険因子
心房細動のもとになる心房に発生する異常な電気信号は、心房の拡大、心房の圧力の上昇、心房の炎症、浸潤により生じます。要するに心房に負荷を与えるような要因、疾患が心房細動の危険因子となります。
高血圧性心疾患、冠動脈疾患が最も心房細動を発症しやすい危険因子とされていますが、その他、年齢、弁膜症、心不全、心筋症、肺気腫、無呼吸症候群、肥満、糖尿病、メタボリックシンドローム、慢性腎機能障害、甲状腺機能亢進症など多くの危険因子が関与します。
心房細動の誘因
精神的、肉体的ストレス、睡眠不足、過度の緊張、飲酒、喫煙、一部の薬剤などにより、心房細動発作が誘発されやすくなります。
症状
典型的な症状は、動悸、頻脈、倦怠感、めまい、ふらつき、運動量の低下、頻尿、軽い息切れなどがあります。重篤になると安静時の息切れ、胸痛、意識消失などが出現することもあります。
心房細動は、脳梗塞を中止とした血栓塞栓症、うっ血性心不全を発症することがあり、それに伴う症状が出現することがあります。
診断・検査
診断は12誘導心電図、24時間ホルター心電図で行います。
心房細動と診断した際には、心臓超音波検査は必須となります。心臓超音波検査では、心房細動の原因となる左房、右房の大きさを評価するとともに、弁膜症、左室肥大などの基礎心疾患がないかを評価します。また、感度は低いですが、左心耳に血栓がないかも必ず評価する必要があります。
採血検査では、甲状腺ホルモン(TSH)、甲状腺刺激ホルモン(T4)を評価し、甲状腺機能亢進が潜在していないかを確認する必要があります。
症状がないため、診断されていない無症候性心房細動患者様が多数おられます。そのため心房細動の危険因子がある患者様は、来院時には必ず新規発症の心房細動がないか聴診、検脈により脈拍のチェックしてもらわなければなりません。
また、脈拍のチェックだけで心房細動を見逃してしまわないように、定期的な12誘導心電図検査も必要となります。
治療・管理
心房細動の管理は、大きく分けて(1)脈拍が乱れること自体のコントロール(2)脳梗塞を中心とした血栓症の予防の2つになります。また、心房細動に伴い緊急入院が必要となることがありますので注意が必要です。
(1)脈の乱れ自体のコントロールは、薬物治療とカテーテルアブレーションがあります。薬物治療は、調律コントロールという不整脈の発作自体を抑える薬物治療と、心拍コントロールという脈拍を抑えて症状を軽減する方法があります。どちらを選択するか、どのように組み合わせるかは患者様の状態により使い分ける必要があります。
カテーテルアブレーションが必要と判断した場合は、速やかに高次医療施設に紹介させていただきます。
(2)心房細動は重篤な脳梗塞を起こしうる疾患であるため、多くの患者様が予防治療として、抗凝固療法(血液を固まりにくくする薬)が必要とされています。特に血栓症を発症しやすい因子(うっ血性心不全、高血圧、年齢(75歳以上)、糖尿病、脳卒中・一過性脳虚血発作の既往)が多いほど、血栓症発症率が高くなります。危険因子のある方は、禁忌がない限りは抗凝固療法を受けることが必要です。抗凝固療法として使用可能な薬物は数種類存在する上に、個々の患者様により血栓症発症リスクや薬の副作用による出血リスクの程度は異なるため、適切な薬物の選択・管理が必要となります。
心房細動発作に伴う入院が必要な場合
- 心不全の管理が必要な場合
- 血圧低下のある場合
- 皮膚冷感、意識混濁、急性障害などの臓器虚血がある場合
- 脈拍のコントロールが困難な場合
- 心房細動を引き起こした原疾患として、高血圧緊急症、感染症、甲状腺中毒、肺気腫の増悪発作、肺塞栓症、不安定狭心症、心膜炎などの関与がある場合
不整脈(期外収縮)
心臓には、心臓が規則正しく動き、効率よいポンプ機能を達成するために、刺激電動系という組織が存在します。その刺激電動系を電気が流れることにより、心臓の収縮が管理・調整されています。そのきっかけとなる電気信号を規則正しい間隔で発生させるのが洞結節で、洞結節で発生した電気信号により心房が興奮し、それが房室結節という組織に一旦集められて、まとめて心室への電気信号として伝わり、その心室への電気信号に応じて、心室が収縮します。期外収縮とは、この正規の刺激伝導系とはことなる起源から発生した異常な刺激によって心臓が本来の周期を外れて早く収縮する不整脈のことで、上室性期外収縮と心室性期外収縮に分類されます。
上室性期外収縮
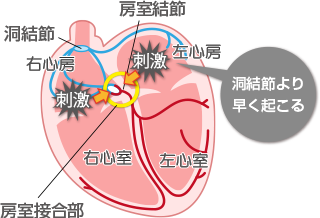
洞結節以外の起源から発生した電気信号(多くは心房由来)により、早期に心房が興奮することにより発生します。
上室性期外収縮は、若年から高齢者まで幅広い年代に発症しますが、年齢とともに発生率は上昇します。
基礎心疾患の有無にかかわらず、発生しますが、虚血性心疾患、心臓弁膜症、心筋症などの基礎心疾患がある場合の方が、上室性期外収縮の出現率が高くなることが報告されているため、心エコー検査を含めて、一度は器質的心疾患の精査を行うことが望ましいです。
- 症状
- ほとんどが無症状ですが、動悸、脈が飛んでいる感じ、めまいなどが出現することもあります。
- 診断
- 12誘導心電図で診断し、一日の出現頻度を24時間ホルター心電図で確認します。器質的心疾患の合併がないかを検索する必要があり、心エコー検査は重要な役割を果たします。
- 治療
- 誘因となる喫煙、アルコール摂取、ストレス、カフェイン摂取などがある場合は、なるべく避けるよう指導します。
一般的に症状がなければ、治療の必要はありません。症状がある場合は、症状を和らげる治療を行います。薬物治療を中心に行いますが、上室性期外収縮の頻度が多く、薬物治療でも症状がコントロールできない場合は、カテーテルアブレーションを薦めることもあります。
上室性期外収縮の頻度が多い場合は、将来的に心房細動を発症することがあるため、管理を行う上ではその心構えが必要となります。
心室性期外収縮
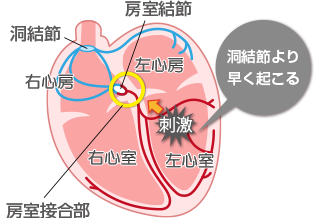
正規の刺激伝導系とは異なるタイミングで、心室から発生した電気信号により心室が収縮します。幅広い年代に発症し、基礎心疾患の有無にかかわらず発症し、年齢が上がるほど発症頻度は上昇します。一般的に女性より男性の方が発症頻度は多いとされています。
ほとんどが無症状ですが、動悸、脈が飛んでいる感じ、めまいなどが出現することもあります。症状は、夜にベッドで横になっている等、静かな環境の際に感じ安く、特に心臓が胸壁に近づくような体の左側を下にして横になった場合に強く感じやすいです。
- 症状
- ほとんどが無症状ですが、動悸、脈が飛んでいる感じ、めまいなどが出現することもあります。症状は、夜にベッドで横になっている等、静かな環境の際に感じ安く、特に心臓が胸壁に近づくような体の左側を下にして横になった場合に強く感じやすいです。
- 診断
- 12誘導心電図で診断し、一日の出現頻度を24時間ホルター心電図で確認します。
器質的心疾患の合併がないかを検索する必要があり、心エコー検査は重要な役割を果たします。場合によっては、運動負荷を行いながら、心電図を測定することもあります。 - 治療
- 心疾患の合併があれば、それぞれの心疾患に特化した治療を行うことにより、心室性期外収縮を減少させることが期待できます。
一般的に症状がなければ、治療の必要はありません。症状がある場合は、薬物治療を中心に症状を和らげる治療を行います。心室性期外収縮の頻度が多く、薬物の効果が少ない場合や、心臓の働きが悪い場合は、カテーテルアブレーションを考慮します。
狭心症、心筋梗塞(冠動脈疾患)
心臓の筋肉(心筋)に酸素と栄養を送る動脈(冠動脈)が、動脈硬化により、粥腫(プラーク)、血栓形成を来し、その結果、冠動脈が細くなったり、詰まったりする病気です。
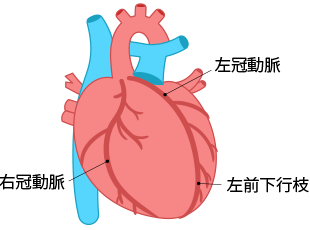
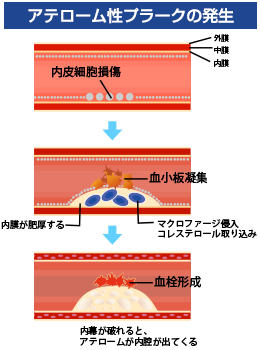
また、プラークや血栓形成を介さず、血管の痙攣により狭心症を来す冠攣縮性狭心症もあります。
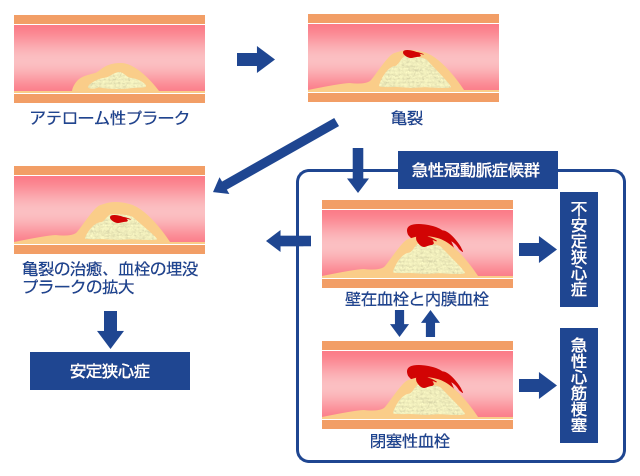
狭心症は安定狭心症と不安定狭心症に分類され、より心筋梗塞になりやすい狭心症が不安定狭心症です。
心筋梗塞は冠動脈が閉塞した結果、心筋に障害が生じた病態のことを言います。
- 症状
- 胸痛、胸部圧迫感が最も多い症状です。胸痛を伴う疾患は、冠動脈疾患以外にも多数存在しますが、胸痛部位が左前胸部である場合、胸痛が肩や奥歯に広がる場合、冷や汗を伴う場合、最初は階段や坂道の上り下りで生じていていた胸痛が、安静時にも出現するようになった場合などは、冠動脈疾患である可能性が高いため、すぐに精査する必要があります。
- 診断
- 冠動脈疾患を疑った場合、初めに心電図、採血検査、心臓超音波検査を行いますが、残念ながらこれらの検査のみでは確定診断には至りません。確定診断を行うには、高次医療施設に紹介させて頂き、冠動脈造影検査、冠動脈造影CT検査、心臓核医学検査、心臓MRI、冠動脈エコーなどの精査を行って頂く必要があります。
- 治療
- 冠動脈疾患と確定された場合、年齢や全身状態、並存疾患の有無(主に腎機能障害)、狭窄・閉塞の程度、その血管が支配している範囲、血行再建(バルーンによる拡張、ステント留置、冠動脈バイパス術)の成功率など様々な条件を加味し、血行再建を行うのか、薬物療法を行うのかを決定します。血行再建を行っても、行わなくても、狭心症と診断された場合、冠動脈閉塞を予防するために抗血小板剤(血液を固まりにくくする薬剤)が必要となります。薬物療法は、冠動脈を拡張する薬剤や、心臓の脈拍を減らして、心臓の仕事量を減らす薬剤、また、血管の痙攣を起こしにくくする薬剤などが必要となることがあり、どの薬剤を選択するかは、個々の患者様により異なります。
心臓弁膜症
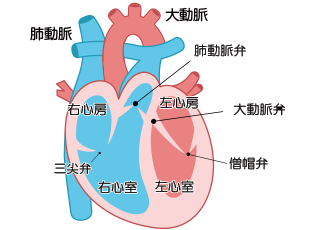
心臓は、ポンプとして効率よく酸素や栄養分を全身に届けるために、4つの部屋(右心房、左心房、右心室、左心室)で構成されています。
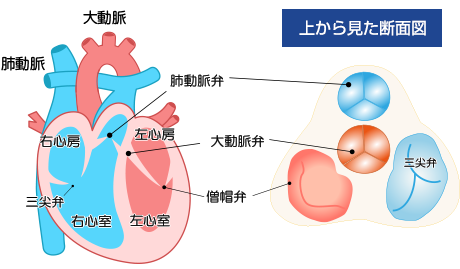
全身に酸素を届けたあとの血液(静脈血)は、右心房から右心室へ戻り、肺動脈から肺に送られます。その後、肺で酸素を受け取った血液(動脈血)が左心房から左心室に流れ込み、大動脈を通って全身をめぐります。このような血液の流れを一方向に維持するために、心臓内の4つの部屋には、それぞれ弁があります。
右心房と右心室の間にある弁が「三尖弁」、右心室と肺動脈の間にある弁が「肺動脈弁」、左心房と左心室の間にある弁が「僧帽弁」、左心室と大動脈の間にある弁が「大動脈弁」ですが、この「弁」が上手く働かない病気が心臓弁膜症となります。
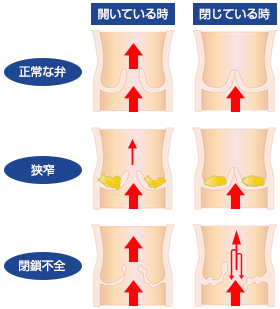
とくに心臓弁膜症のなかでも、生活習慣病の増加、高齢化により問題となっているのが、弁が硬くなってうまく開かなくなる「大動脈弁狭窄症」や、弁の組織が弱くなって起きる「僧帽弁閉鎖不全」です。
- 症状
- 弁膜症の重症度は、軽度、中等度、重度に分類されますが、軽度から中等度であれば症状はないことがほとんどです。中等から重度になるにつれて、弁の狭窄度や逆流の程度がきつくなればなるほど症状が出やすくなります。動悸、息切れ、胸痛などの胸の症状だけではなく、なんとなくしんどい、疲れやすいなどの症状や、失神などの症状を来すこともあります。一部の急激に進行する弁膜症を除いては、基本的に徐々に進行する病気ですので、体が慣れてしまい、重症化しても自覚症状がない場合もあります。
- 診断
- まずは、聴診で心雑音という異常な心音がないかを確認します。次にレントゲンで心臓の大きさを確認し、心臓超音波検査で確定診断します。心臓超音波検査では、大動脈弁、僧帽弁、三尖弁、肺動脈弁とすべての弁を確認し、それぞれ弁膜症の有無だけではなく、重症度評価を行います。当院では、弁膜症を疑う患者様がおられましたら、その場ですぐに心臓超音波検査を行うことが可能です。年齢が上がるほど発症頻度が増える疾患の性質上、ご高齢の患者様は、それほど症状が強くなくても気軽に心臓超音波検査を希望いただければと思います。
弁膜症があれば、不整脈を合併することもありますので、心電図検査も必須となります。
- 治療・管理
- 症状のある軽度、中等度弁膜症
軽度、中等度弁膜症であれば、一般的には手術の適応はありませんが、症状があればそれを和らげるために、血液の量を減らして心負担を軽くする利尿剤を使用したり、血管を広げて心臓の負担を軽減する血管拡張剤を使用することもあります。弁膜症自体は薬で良くなることはないため、特に中等度の弁膜症であれば、経過で悪化していないかを定期的(6-12か月に1回程度)心臓超音波検査でチェックする必要があります。重症化した弁膜症を放っておくと、心筋(心臓を動かしている筋肉)へ障害を与えます。そのような状態になってから、弁を取り換える手術を行っても、心臓の働きがもとに戻ることは難しくなるため、そうならないためにも定期的に心臓超音波検査を行い、適切な手術タイミングを逃さないことが大切となります。 - 症状のない軽度、中等度弁膜症
症状がなければ、基本的に内服管理は必要ありません。一方で症状があるなしにかかわらず、中等度の弁膜症であれば、経過で悪化していないか、重症化していないかなどを定期的(6-12か月に1回程度)に心臓超音波検査でチェックすることが大切です。 - 重度弁膜症
基本的に悪くなった弁機能が投薬によって治るということはありませんので、重度になると症状があろうがなかろうが手術(弁の悪い部分を修復する弁形成術、弁そのものを人工弁に取り替える弁置換術)が必要となる場合が多いです。 また、最近では、重症の大動脈弁狭窄症に対する新しい治療法で、開胸することなく、また心臓も止めることなく、カテーテルを使って人工弁を患者さんの心臓に留置する経カテーテル大動脈弁治療(TAVI)という手法が選択されることもあります。 手術が必要と判断された場合は、速やかに高次医療機関に紹介させていただきます。
心筋炎
心筋炎は、心臓の筋肉である心筋に炎症が起こることにより発症する疾患です。新型コロナウィルスや新型コロナウィルスワクチンも心筋炎を引き起こすことがありますが、これらは心筋炎の原因の一部に過ぎず、心筋炎の原因は多岐に渡ります。心筋炎の原因は感染性と非感染性に大別され、感染症による心筋炎の代表的なものは、ウィルス性、細菌性、真菌性などがあり、非感染性の心筋炎の代表的なものは、アルコール性や薬剤性、全身疾患による二次性心筋炎などが挙げられます。心筋炎の重症度は心筋障害の程度によって規定され、局所に限局する症例からびまん性に広範囲に至る症例もあり、様々です。また、発病の経過により急性心筋炎、亜急性心筋炎、慢性心筋炎に分類されます。
- 症状
- 心筋炎の原因、病態、診断時の重症度は様々であるため、心筋炎の症状も、無症候性から倦怠感、胸痛、心不全、心原生ショック、不整脈、突然死と多岐に渡ります。急性心筋炎の場合は、1~4週間前に、呼吸器感染や消化管感染症状などの前駆症状がある場合があります。
- 診断
- 非侵襲的に心筋炎の確定診断を行える方法はないため、心電図、胸部レントゲン、採血検査(炎症反応、トロポニン、ナトリウム利尿ペプチド)を行い、心臓超音波検査によって、心筋の壁運動障害や浮腫を評価し、心筋炎の可能性を総合的に判断します。心筋炎かどうかを判断する上で、心臓超音波検査の役割はかなり大きく、必須の検査となります。当院では、心筋炎の可能性が否定できない場合、来院された際に心臓超音波検査を施行させていただきます。
心筋炎の可能性が疑われる際には、心臓MRI検査や心筋生検による組織診断が必要となりますので、それらの検査が可能である高次医療機関に紹介させていただきます。広範囲に心筋障害を認めた場合、心筋梗塞などの虚血性心疾患の鑑別が必要となるため、冠動脈造影検査も必要となります。
- 治療
- 心筋炎の予後は、原因、病態、重症度により大きく異なります。急性期に重症心不全や不整脈管理を必要とする場合もあれば、特に治療を必要とせず経過観察のみで軽快する場合もあります。多くは急性期を離脱すれば、炎症反応の改善に伴い低下していた心臓の動きも正常化します。一方で、慢性期に心筋症に移行する場合もあるため、急性期離脱後も定期的に心電図、心臓超音波検査を行い、慎重に経過観察を行う必要があります。
心膜炎
心臓は心膜という袋状の膜で包まれており、心臓と心膜のスペースが心嚢腔と呼ばれています。心嚢腔には、通常15-50mlと少量の心嚢水があり、心嚢水は心臓が滑らかに動くように潤滑油のような役割を果たしています。
心膜炎は、心膜に炎症が生じることによって発症しますが、炎症が生じる経過により、急性、慢性、再発性などに分類されます。
心膜炎の原因は感染(ウィルス、細菌)、自己免疫、悪性疾患など様々ですが、急性心膜炎の場合は、ウィルス性が最も多いと言われています。
- 症状
- 急性心膜炎では、基礎疾患により様々な非特異的症状がありますが、最も多いのは胸痛症状です。突然発症の鋭い前胸部痛、吸気や咳で症状が悪化する胸痛、立位や前屈で症状が軽減などで軽減する胸痛などが、急性心膜炎に典型的な胸痛とされていますが、中には典型的でない胸痛症状もあり、症状だけで心筋梗塞などの他の胸痛を来す疾患との鑑別は困難な場合があります。また、尿毒症性やリウマチ性の心膜炎は無症候性のこともあり注意が必要です。
ウィルス性の急性心膜炎の場合は、風邪症状や胃腸炎症状が先行することがあります。
- 急性心膜炎の診断
- 下記の4つの症状、所見で判断します。
- ・胸痛:鋭い胸の痛みで、立ち上がったり、前屈するとやわらぐ特徴があります。
- ・心膜摩擦音:聴診するとひっかいたような、きしむような音を聴取することがあります。
- ・心電図変化:急性心膜炎では特徴的な心電図変化があります。
- ・心嚢水貯留:心膜の炎症により、心嚢水が増加します。
- 検査
- 急性心膜炎を疑った場合、詳細な病歴聴取、身体所見、採血検査(炎症反応、心筋障害)、胸部レントゲン、心電図、心臓超音波などの検査が必要となります。場合によっては、血液培養検査、自己抗体検査、心臓CTやMRI検査が必要となることもあります。
- 経過
- 急性心膜炎は基本的に良好な経過をたどることが多い疾患ですが、持続性の高熱、心タンポナーデ(急激な心嚢水貯留により血行動態が破綻している状態)、免疫抑制状態、外傷性、抗凝固療法使用中、心筋炎の合併を示唆する心筋トロポニンの上昇などの所見がある場合は注意が必要とされ、基本的には入院管理が必要となります。
肺塞栓症・深部静脈血栓症
肺動脈は、酸素交換を行う肺組織に血液を送り込む血管ですが、その血管になんらかの塞栓子(血栓、腫瘍、脂肪)が詰まることにより発症する疾患が肺塞栓症です。ほとんどが、下肢あるいは骨盤内静脈に発生した深部静脈血栓(血の塊)が血流に乗って移動し、肺動脈を閉塞することにより発症します。肺塞栓症は、閉塞する血栓の大きさや範囲、もとの患者様の心肺予備能などによって、発現する臨床症状の程度は、無症状から突然死を来たすものまで様々です。
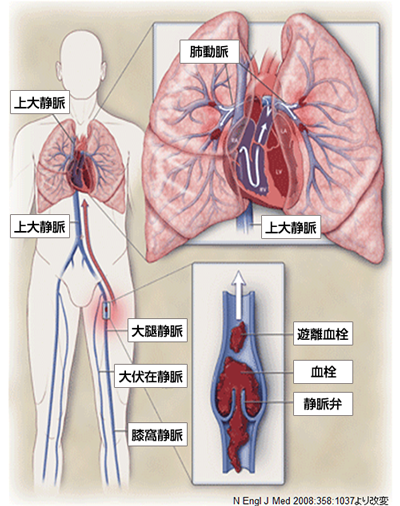
- 症状
- 肺動脈が閉塞することにより、肺組織への血流が途絶し、酸素交換が上手くいかなくなります。最も多い症状は、息がしんどい、息切れなどの呼吸困難感ですが、胸の痛みや発熱、咳なども出現することがあります。重篤な肺塞栓症になると、ふらつき、失神を来すことがありますので、注意が必要です。
- 診断
- 肺塞栓症
まずは、酸素飽和度を測定し、低酸素になっていないかをチェックします。脈拍が上昇していないか、血圧が下がっていないかも非常に重要な所見となります。
次に、心電図、心臓超音波検査、採血検査(Dダイマー)などの検査を行い、肺塞栓症の疑いがあるかどうかを判定します。
確定診断は、造影CT検査、肺血流シンチグラフィ、肺動脈造影検査のいずれかを行う必要がありますが、当院では、確定診断を行う設備はありませんので、症状、身体所見、心電図、心臓超音波検査で肺塞栓症が疑われた場合は、速やかに高次医療機関に紹介させていただきます。 - 深部静脈血栓症
下肢の発赤、腫れ、把握痛などの所見を確認後に、採血検査(Dダイマー)、下肢静脈エコー検査で診断を行います。造影CTや下肢静脈血流シンチグラフィで診断することも可能ですが、当院では、下肢静脈エコー検査のみ可能となっています。下肢静脈エコーで、深部静脈血栓が疑わしい場合は、高次医療機関に紹介させていただきます。
- 治療・管理
- 肺塞栓症、深部静脈血栓症は、早期に治療を開始しないと致死的になることもあります。診断が確定すれば、よほど軽症でない限り、基本的に入院加療が必要となります。
入院後は直ちに、抗凝固療法という血液を固まりにくくする点滴、内服治療を行います。
肺動脈内の血栓が、消失したり、ある程度溶けて、症状がなくなれば退院となり、退院後も外来通院で、抗凝固薬を継続する必要があります。抗凝固薬は数種類存在するため、どの薬をいつまで続けるかは個々の患者様の病態により異なります。当院では、肺塞栓治療後の抗凝固療法の管理も行っていますので、ご相談ください。
肺高血圧症
肺動脈圧が上昇する疾患群で、特発性、遺伝性や左心性心疾患、肺疾患、慢性肺動脈血栓性によるものなど原因は様々です。
- 症状
- 労作時呼吸困難,息切れ,易疲労感,動悸,胸痛,失神,咳嗽,腹部膨満感など多岐に渡ります。
- 診断
- スワンガンツカテーテルという静脈を経由して肺動脈内に留置するカテーテル検査が必要となり、スワンガンツカテーテルを行うには、高次医療施設へ紹介入院が必要となります。
その前に肺高血圧症の可能性があるのか、スワンガンツカテーテルを施行する必要があるのかを判断する上で、肺動脈圧が推定できる心臓超音波検査は非常に有用な検査となります。
また、膠原病と診断されている患者様の場合、疾患によっては経過で肺高血圧が出現することがあるため、症状がなくても定期的な心臓超音波検査が推奨されています。
肺高血圧症の症状が気になる患者様、心臓超音波検査による肺高血圧症の定期精査が必要な患者様は、ぜひご相談ください。
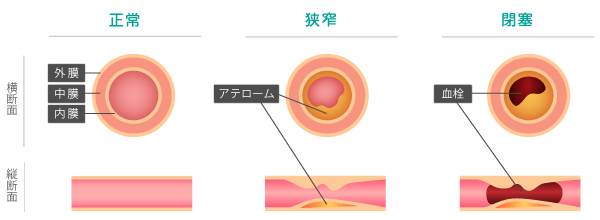
閉塞性動脈硬化症
足の血管が動脈硬化により狭窄・閉塞をきたし、歩行時のしびれ・だるさ・痛みなどを自覚する病気です。年齢、糖尿病、高血圧、脂質異常、喫煙などが危険因子であり、また、冠動脈疾患、頸動脈狭窄、腎動脈狭窄など他の動脈硬化疾患のある患者様は、閉塞性動脈硬化症を合併されている可能性があるため、注意が必要です。
重症度はFontaine 分類という分類法を用いて、軽症から重症まで4段階に分類されますが、最も重症になると壊死により足の切断にいたる事もあります。
- 診断
- 当院で施行しているABI検査という両手足の血圧の同時測定により、閉塞性動脈硬化症は容易に診断可能となっています。
症状がないまま閉塞性動脈硬化症が進行している場合もありますので、下記の条件に当てはまる患者様には、スクリーニングABI検査をお薦めします。- (1)50歳未満の場合: 糖尿病に加えて、高血圧、脂質異常などの危険因子が一つ以上ある方
- (2)50歳から69歳の場合:喫煙歴または糖尿病のある方
- (3)70歳以上
- (4)冠動脈疾患、頸動脈狭窄、腎動脈狭窄などの他の動脈硬化疾患のある方
- 治療
- 狭窄・閉塞している部位にもよりますが、薬物治療で改善を認めない場合には、入院にてカテーテル検査を行い、バルーンを用いた血管形成術やステント留置が必要なことがあります。カテーテルによる検査、治療が必要と判断された場合には、速やかに高次医療施設に紹介させていただきます。
がん治療と循環器疾患
がん治療の進歩により生命予後の改善は目覚ましいものがありますが、一方で多様な抗がん剤、放射線治療などのがん治療により、心不全、心筋炎、虚血性心疾患、弁膜症、不整脈、血栓症、高血圧など様々ながん治療に起因した心血管疾患の発症が問題となっています。
がんの治療内容によっては、治療中のみならず、がんが完治した後も長期にわたって、心血管に対して悪影響を与え続ける場合もありますので、そのような薬剤を使用した際には長期に渡って目を離さないよう心掛けることが必要となることもあります。乳がんの場合、診断から9~10年目以降の慢性期には、がんの再発よりも心血管疾患が死因の一位となることも報告されており、がんの治療効果が心血管合併症の発症によって相殺されないよう管理を行うことが必要とされています。
また、高齢化に伴い、生活習慣病のある方、もともと心血管疾患のある方が、がん治療を受ける機会も多くなっていますが、これらの基礎疾患のある方は、抗がん剤治療と組み合わさることにより、心血管系合併症を来しやすくなっており、そのような状況が増えていることも報告されています。
以上よりがん患者様が安全にがん治療を行い、生命予後やQOL(生活の質)を改善するには、がん治療前、がん治療中、がん治療後のいずれの時期においても、循環器内科医の継続的な、長期に渡るサポートが必要とされています。がんの治療前のリスク評価、治療中のサポートは、がん治療施設の循環器内科によって行われることがほとんどですが、がん治療開始から長期間経過している場合やがん完治後の慢性期、晩期の心血管合併症に対するモニタリングに関しては、当院のような一般循環器開業医に求められる役割です。
- 治療
- 当院では、がん治療中、治療後慢性期の患者様に対しては、無症候性であっても、心血管疾患の早期発見を目的とし、心電図、レントゲン、心臓超音波検査、心筋バイオマーカー(トロポニン、BNP、NTproBNP)のモニタリングを行い、必要であれば、病態に応じた薬物療法を行わせていただきます。また、更なる精査、画像診断が必要と判断した場合には、早めに高次施設に紹介させていただく方針をとっていますので、安心して通院していただければと思います。
歯科疾患と循環器疾患

う歯や歯周病のある方、歯科治療中の方は、心血管疾患と切っても切れない関係があるため、循環器内科としっかり連携することが大切です。
歯科の2大疾患は、う歯(虫歯)と歯周病(歯肉炎と歯周炎)で、それぞれ異なる口腔細菌種によって生じるとされています。
歯周病
歯周病は、歯周病菌感染により歯周組織に破壊が生じる疾患で、進行すると歯周病菌が血液中に入ります。このような菌血症という状態になると、歯周病菌が産生する毒素などの代謝産物が血管の内側の内皮に障害を来たします。これが心臓を栄養する冠動脈に生じて、内皮障害に引き続いて、動脈壁内プラーク(粥腫)、動脈狭窄、血管内血栓を来すと、冠動脈疾患(狭心症、心筋梗塞)という病態になります。
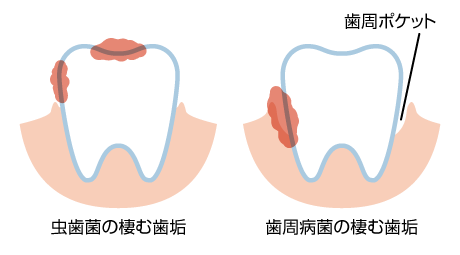

また、歯周病菌は炎症因子を介して、閉塞性動脈硬化症やバージャー病などの末梢血管疾患の発症とも関連があることが報告されています。 一方で、歯周病菌による組織破壊に伴い、歯周病菌とは別の口腔内細菌も常時血中に侵入し、口腔内細菌(口腔連鎖球菌種が主体)による菌血症も生じることになります。 この口腔内細菌による菌血症が弁膜や心内膜,大血管内膜に細菌を含むいぼのような塊(疣腫)を形成したものが感染性心内膜炎であり、心臓弁膜症、心不全、血管塞栓などの多彩な臨床症状を呈します。感染性心内膜炎の頻度は多くないものの、的確な診断のもと,適切に奏効する治療を行わなければ多くの合併症を引き起こし,ついには死に至る重篤な疾患です。
う歯(虫歯)
う蝕と言われる虫歯菌感染が悪化すると歯の象牙質が崩壊し,歯髄腔と称される歯髄と毛細血管に富む組織が露出することになります。さらにう蝕が進行して歯髄腔の露出が広範囲になると口腔内細菌(口腔連鎖球菌種が主体)の血液中への侵入が容易となります。こうなると歯周病の際に生じる口腔内細菌菌血症と同様の機序で、感染性心内膜炎のリスク状態となります。
歯周病や虫歯以外に抜歯、出血を伴うような歯科処置、インプラント治療,歯石の除去なども菌血症を誘発するため注意が必要です。また、口腔内の衛生状態が悪い場合はより菌血症が引き起こされやすいため、日常の口腔衛生状態の管理は菌血症の発症を抑制するうえできわめて重要です。
抗血小板剤、抗凝固療法投与中の歯科処置について
抗血栓薬や抗凝固薬を投与されている方が歯科治療を受けられる機会は多いと思います。
抗血栓薬、抗凝固薬を投与した状態でも安全に歯科処置を行うことが可能であることは証明されています。一方で、処置前に投与を中止することによって重篤な血栓症を発症し得ることも証明されています。そのため、ガイドラインでも抗血栓薬、抗凝固薬を中止せず、投薬を継続した状態での歯科処置が推奨されています。処置に伴う重篤な出血のリスクが高く、どうしても抗血栓薬、抗凝固薬を中止しないと処置できないような場合は、自己判断で勝手に中止せず、循環器内科と相談するようにして下さい。
妊娠と循環器疾患

不整脈
妊娠中に出現する心血管疾患でもっとも多いものは心室性期外収縮や心室頻拍などの不整脈です。詳細な機序は不明ですが、妊娠に伴う循環血液量の増加やホルモン、自律神経の変化などにより不整脈を来しやすくなります。また、もともと不整脈のある方は、妊娠していない時と比べて、より不整脈が出現しやすくなります。
基礎心疾患のある方も、妊娠すると基礎心疾患のない方と比べて、不整脈の出現頻度は高くなります。そのため、妊娠中に動悸症状が強い場合は、心電図(12誘導心電図、ホルター心電図)、心臓超音波検査を行い、どのような不整脈がどの程度出現しているのか、器質的心疾患が隠れていないかを調べる必要があります。また、症状がなくても心電図で心室性期外収縮や心室頻拍が見つかった場合は、心臓超音波検査による精査が必要となります。当院は随時、心臓超音波検査を行っていますので、妊娠中で動悸症状の気になる方は気兼ねなくご相談ください。
周産期心筋症(産褥心筋症)
頻度は低いですが、妊娠最終月から出産後5か月くらいにかけて、著明な左心室の収縮障害を来し、心不全に至ることがあり、これを周産期心筋症(産褥心筋症)といいます。可能性のある原因は多数報告されていますが、はっきり断定できていないのが現状です。周産期心筋症の危険因子としては、30歳以上での妊娠、多胎妊娠、妊娠高血圧などの関与が挙げられています。
妊娠から出産期にかけて、息がしんどい感じ、咳、横になると息がしんどい、むくみが強いなどの心不全症状が強いようでしたら、産褥型心筋症の可能性がありますので、心電図、心臓超音波による精査が必要となります。
ペースメーカー管理
当クリニックでは、ペースメーカーの定期管理を行っています。
ペースメーカーは、植え込み後、半年に1回程度の点検が必要になります。 当院では、ペースメーカーの定期点検(作動状況や電池残量の確認)を行っています。
また、定期点検以外でもペースメーカーに関して気になることがありましたら、いつでもご相談ください。
- 定期点検をご希望の患者様へ
- ペースメーカーの定期点検の際には、ペースメーカー製造販売業者の確認が必要になりますので、必ず事前にご連絡をお願いいたします。 また、ペースメーカー点検の際には、ペースメーカー手帳が必要となりますので、必ずペースメーカー手帳をご持参下さい。
当院の検査機器
- デジタルファイリング心電図装置
- 24時間Holter心電図
- コンピュータX線撮影装置
- 心臓超音波検査装置
- 動脈エコー検査
- 下肢静脈エコー検査
- 血圧脈波検査
- ワーファリン服薬管理;PT-INR迅速検査
- デジタルスパイロメーター(呼吸機能検査)
- 終夜睡眠ポリグラフィー
- 睡眠時無呼吸症候群(SAHS)の検査
- AED(自動体外式除細動器)